2020疫情系列|澳学者:中国的传染病防治:从毛泽东时代到今天
来源: 激流网 发布时间:2020-02-20 阅读:2379 次
摘 要
自1949年中华人民共和国成立后的30年间,中国在传染病防治方面的进步令世人瞩目。人们的预期寿命猛增了约30岁,婴儿死亡率直线下降,天花、性病和其他传染病被消灭或发病率大幅降低,这很大程度上是传染病防治的成果。
到二十世纪七十年代中期,中国的传染病状况得到了扭转,领先其他类似经济水平的国家数年。尽管有政治动荡,经济发展缓慢(译者注:真的缓慢?读者可以参阅海外历史学者编写的《剑桥中国史》(The Cambridge History of China)第14、15卷),中国依然取得了成功,这些早期的成功可以归功于大众动员、群众参与,以及对公共和个人卫生、清洁水源和输送的关注。虽然从1966年开始了文化大革命,但是社区资助的医疗计划的提出和社区卫生工作者的出现,使群众得到了医疗和持续的公共保健计划。
这些以人为本的方式随着1980年开始的市场改革而破裂。随着社区资助的停止,乡村医生转向私人执业,对农村公共卫生的关注下降。中国的传染病预防依靠自上而下的项目,一些成功了(例如消除淋巴丝虫病和儿童免疫接种),而另一些(例如血吸虫病和结核病的控制)由于策略失败及依赖贫穷的政府和不能或不愿合作卫生工作者因而只有断断续续的进展。
此外,2003年非典(SARS)的爆发证明了中国对公共卫生事业采取放任自流的做法使其面临巨大风险。从那以后,疾病报告的重大变化,传染病防控的优先(包括通过大量国内新资源和中国卫生系统的改革)促进了传染病预防。尽管分散的资金和不同质量的传染病诊断、报告和治疗仍然是主要挑战,但中国对传染病防控的重视程度很高。
作者:大卫·希普格雷夫(David Hipgrave),澳大利亚墨尔本大学诺萨尔全球健康研究所,原联合国儿童基金会中国区卫生、营养、水和环境卫生主任。
资助:本文是作者受雇于联合国儿童基金会(UNICEF)中国办事处期间,在澳大利亚传染病学会(Australian Society for infective Disease)和爱丁堡大学(University of Edinburgh)的支持下,根据自己所从事的工作撰写的。
一、前 言
现代中国有两件事大多数读者都熟悉,第一件是它是世界上人口最多的国家,2010年中国人口接近13.4亿。这低于预期的14亿,因为每年0.57%的增长率已大大下降。从十八世纪中叶开始,中国以及世界其他地区的人口开始迅速增长,据估计,从1750年的1.77亿增至1850年的4.3亿和1950年的5.8亿。本世纪至1950年的年增长率低至0.3%;自1949年以来,随着政治的相对稳定,五十年代和六十年代人口激增。这导致了对计划生育的倡导(“晚稀少”),并最终导致了自七十年代后期以来大约三分之二的夫妇实行独生子女政策。在中国,控制人口的需求不仅基于以前中国妇女的高生育能力,而且还基于新中国成立后人口死亡率的迅速下降,这一下降主要是由于对传染病的控制。
第二个是中国经济的快速发展,过去30年的年均增长率约为10%。中国的经济表现对全球金融市场产生重大影响,而发达国家现在严重依赖于中国经济的持续增长。
几乎可以肯定地是,中国这两个方面在很大程度上取决于这样一个事实,即与新中国前30年处于类似发展阶段的国家相比,中国人口在很大程度上更健康,而且肯定比1949年以前健康得多。到1980年,低收入中国的预期寿命(67岁)比大多数人均国内生产总值相近的国家的预期寿命高了7年(根据1984年的估计),并且确实超过了许多中等收入国家的预期寿命。尽管除了某些例外,中国人口的健康状况现在很大程度上取决于对非传染性疾病(NCD)的控制,但中国人口健康状况的基础,尤其是1949年以来寿命惊人增长的32岁,几乎完全取决于对传染病的预防和控制。
本文概述了自毛泽东领导的共产党击败国民党以来的中国传染病的预防和控制。在大量参考当代的政治和经济背景的同时,本文首先描述1949年以前人们对于疾病流行病学和死亡原因的认识,传染病控制使用的策略以及此后30年的主要成就。接下来描述了中国经济改革后,自上而下的疾病控制计划,传染病的预防和社区资助的公共卫生事业的衰落。以及通过SARS,中国意识到忽视疾病监测和群众层面的公共卫生对人民和国家造成的风险,本文最后概述了2011年中国某些传染病和疾病预防的状况,并分析了当前中国卫生体制改革对此问题的影响。
二、1949-1979年:大规模控制传染病和降低死亡率
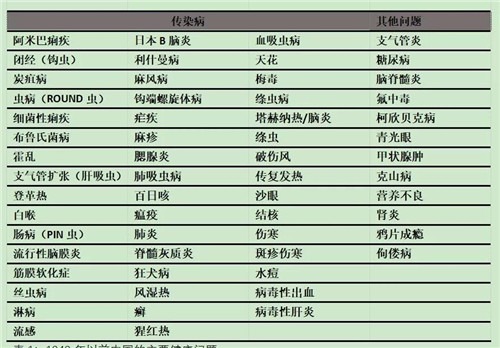
共产党人于1949年10月初建立中华人民共和国时,就管理了地球上最贫穷的国家之一。经过欧洲人一个世纪的统治,清帝国沦陷,随后是日本人的侵略和38年的战乱。绝大多数人口从事自给自足的农业,1929-1931年间进行的一项死亡原因调查显示,超过一半的死亡是由传染病引起的。值得注意的是,在1949年之前的主要健康问题中(表1)少有非传染性疾病(King and Locke,1983年,如参考文献1所述),而且农村的医疗服务非常匮乏。
表1:1949年以前中国的主要健康问题 数据摘自Banister ,1987。
1、早期的疾病控制计划
1949年后,共产党人很快兑现了土地改革和建立国家“人民”政府的承诺。1950年颁布了婚姻法,提供了妇女平等的权利,第一届全国卫生大会确立了以农村卫生、预防疾病运动以及中西医结合为重点。对改善农村健康和疾病预防控制的关注一直持续到二十世纪八十年代。
早期的公共卫生工作包括疫苗接种、环境卫生和卫生工作(包括早期采用粪便堆肥以降低肠道寄生虫的浓度)以及制定有组织的疾病预防控制方案。令人难以置信的是,在1950年至1952年间,中国6亿人口中有5.12亿人接种了天花疫苗,大大减少了病例数量;中国上一次天花爆发是在1960年,比全球消灭天花早20年。
到1957年,在当时的2050个县中,超过三分之二的县建立了流行病预防站(EPS)或更专门的疾病控制中心(如疟疾、鼠疫、血吸虫病、利什曼病和布鲁氏菌病),其模式是效仿苏联早期。
他们的行动包括“爱国卫生运动”,重点是确保清洁环境和安全饮用水、传病媒介控制、厕所建设和人类排泄物处理。这些短期干预措施(平均每年两次,持续一周左右)都需要农民的大规模动员,因此有助于提高农村人口的“健康意识”。
除了有针对性的疫苗接种外,还制定了其他新的疾病控制计划。因此,五十年代斑疹伤寒的病例下降了95%,而且国家还进行了控制淋病和梅毒的重大尝试(共产党人认为这是与西方自由主义态度有关的社会疾病,其影响了高达50%的人口群体),首先是进口青霉素,然后是国产青霉素。
卖淫也被取缔,妇女地位提高。白喉和结核病的疫苗接种、防治运动也在二十世纪五十年代开始。二十世纪五十年代末,尽管当时由于蝗虫数量激增导致农作物收成大减并导致1958-1960年饥荒,产生了严重的负面影响,但又一场“除四害”(麻雀、老鼠、苍蝇、蚊子。译者注:后在动物学者的建议之下将麻雀改为跳蚤,“除四害”的条文改为:“从1956年起,在十二年内,在一切可能的地方,基本上消灭老鼠、麻雀、苍蝇、蚊子。打麻雀是为了保护庄稼,在城市和林区的麻雀,可以不要消灭。”)的运动如火如荼地展开。
在此期间,新生儿和产妇感染率也大幅度下降,到1952年,中国重新培训了多达75万名传统助产士,并建立了2380个妇幼保健中心。虽然其他医疗设施没有以这种速度增加,但重要的结果是新生儿破伤风得病率下降,从新生儿总数的5%下降到很小一部分。
尽管取得了巨大的成功,但这些主要是预防性保健的努力,并不意味着中国农村在二十世纪五十年代就可以得到临床治疗。爱国卫生运动在疾病预防控制方面非常有效,但很少持续超过一个月;这些运动没有发现的疾病被简单地忽略了,在城市以外几乎没有医疗资源。医学院主要为城市医院培训医生。直到二十世纪六十年代,中国农村人口基本上只能依靠中草药和其他传统疗法。
此外,爱国卫生运动是在中国政局不稳的大背景下进行的。1949年人民解放后,经过农民对新取得的土地和农产品实行相对自我控制的时期,毛泽东提出了一套涉及社区化和农业集体化的社会经济政策。由于想要赶超苏联和西方大国,并在认为农村群众既要自给自足又要为城市提供粮食的观点的驱使下,毛泽东在1958年发动了大跃进。这包括新的耕作方法,但惨遭失败,进一步减少了收成。同样受到恶劣天气和蝗虫的影响,由此引发的饥荒导致数千万人饿死(译者注:饿死数千万之说是重大谬误,详见孙经先“‘饿死3600万’的重大谬误是怎样产生的?”http://www.cssn.cn/zgs/zgs_pl/201401/t20140127_954345.shtml等文),暂时阻碍了疾病预防控制的成功带来的人口快速增长。
2、乡村医生为群众带来医疗、知识、和公共卫生渠道
大跃进之后,毛泽东退隐到政治背景中,中国在二十世纪六十年代初进入了一个相对平静的政治时期,集体化放松,爱国卫生运动继续进行。流行病预防站的数量在增加,到1965年达到2500个左右,疾病预防控制中心的纵向项目也在扩大。随着粮食安全的恢复(尽管实行配给),人口增长恢复,预期寿命继续增长。1966年毛泽东发动了文化大革命,革命的特点是大规模动员城市青年反对权威,关闭高等教育机构、和“重返农村”政策。这一时期的一个积极因素是建立了一个由“赤脚医生”管理的农村合作医疗计划(cooperative medical scheme,CMS),“赤脚医生”作为新的社区卫生工作骨干,为农村农民提供基本的医疗保健、健康教育,持续而非运动式的公共卫生方法。中国的赤脚医生数量从1970年的一百万上升到1977的顶峰180万左右,后来被誉为初级保健的基础。
许多赤脚医生是从当地生产大队(一个地理区域大约有1000-2000人)或生产小队(200-400人)中挑选出来的,在这种背景下发挥作用,并主要由集体提供资金。这些生产队已经取代了大跃进时期建立的、规模更大的公社,它们除了承诺以固定价格向国库提供粮食外,是半自治的。其他赤脚医生则是从城市青年中挑选出来的,他们“被派”到农村,没有足够的设备去务农,但受过足够的教育和文化,能够接受基本卫生保健方面的培训。
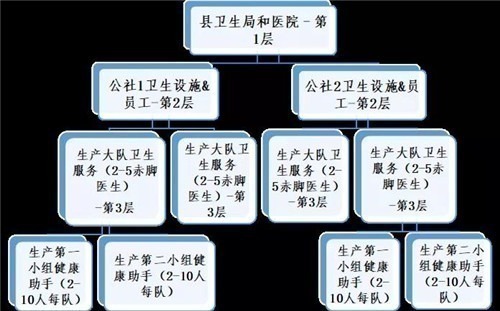
结果,也因为每个生产队为其合作医疗提供资金的财政能力不同,赤脚医生(以及一个更基本的社区卫生工作干部——卫生助理,其人数在1970年为社区卫生工作者增加了370万人)提供的卫生保健质量差别很大(图1)。
这还取决于培训(为期一至六个月)和监督的水平和质量。一些村庄还受益于从城市下来接受思想再教育但继续提供卫生保健的医生,也受益于县级流行病预防小组的监督。
图1:1960-70年代的中国农村政府与卫生系统,描绘了三级网络。
赤脚医生和保健助手的作用包括环境情况、健康教育、疾病筛查监测和控制、基本临床护理或转诊、和计划生育。疾病预防与控制继续受益于水源管理和人类排泄物的处理(包括堆肥)、水井、厕所、马厩、烹饪区、和当地环境的改善,以及通过减少死水、喷洒杀虫剂和其他措施控制苍蝇、跳蚤、和蚊子等相关疾病。在爱国卫生运动委员会(一个直到1989年才并入卫生部的准部级机构)的指导下,赤脚医生继续以“预防为主”的方法向成立于1950年代的疾控中心反馈,中国也建立了从乡村到公社再到县级的三级医疗推荐网络,并得到反向监督。这个三层网络一直持续到今天。
中国的疾病预防控制虽然在政治上离不开普遍存在的对个人表达和行动的严厉限制,但在二十世纪六十年代末和整个二十世纪七十年代它受益于大量的基层社区工作人员(卫生助理、赤脚医生、派来的医生和助产士)具有基本的健康和卫生知识。这些干部延续了二十世纪五十年代开始的爱国主义运动的“为人民服务”的思想,但由于采用自下而上而不是自上而下的方法,加上其他决定因素,特别是教育,以一种非常低成本高效益的方式促成了整体死亡率和儿童死亡率的不断下降,预期寿命不断提高和中国农村疾病的预防。
3、中国赤脚医生的起源
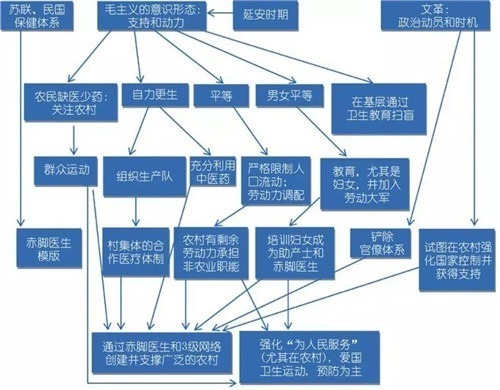
近年来,学者们对引入赤脚医生的理论基础及其影响产生了兴趣,图2总结了不同的观点。有一种观点认为,这是毛泽东扫盲目标的一部分,这与当代资产阶级教育哲学正好相反,因为改善教育有助于降低死亡率的公共卫生运动。另一种观点认为赤脚医生的提出受三种影响:
①二十世纪三十年代和四十年代,国民党关于基本初级卫生保健的实验所提供的模式,以及苏联的“医助”(在村级提供初级卫生保健的外地医生,由训练有素的高级工作人员指导);
②被毛泽东和共产党员们于二十世纪四十年代在延安所采取的自力更生、性别平等、和平等主义的意识形态(不仅仅是革命的受益者,以农民为代表普遍持有这种观念)也偏向于赤脚医生;
③二十世纪六十年代中期的政治局势引起了毛泽东的批评,他认为城市精英(包括卫生部)忽视了革命的中坚力量——农民,并动摇了农民群众的依靠。
大跃进的公社层面上失败后,自给自足被引入到更稳定的以赤脚医生和农村医疗合作计划为代表的卫生部门的村级(生产队)单位。在改善群众健康状况的同时,对整个国家的好处是通过较低水平的集体化为城市提供可靠的粮食供应。【译者注:关于赤脚医生的‘首创’性源于何人何地,不得不提及湖北长阳县乐园公社的覃祥官和上海市川沙县江镇公社的王桂珍,他们是农村合作医疗的代表人物,迫于当时农村缺医少药的困境,没有等、靠、要,被文革期间深入基层发掘新生事物的省卫生厅干部发现,1968年12月5日,经毛泽东亲自批示,《人民日报》头版头条发表了《深受贫下中农欢迎的合作医疗制度》的调查报告,介绍了湖北省长阳县乐园公社建立在集体经济基础上、以赤脚医生为一线工作者的合作医疗制度,“解决了贫下中农看不起病、吃不起药的困难”的做法和经验。文革期间,《人民日报》开辟专栏,从1968年12月8日到1976年8月31日,连续组织了107期“关于农村医疗卫生制度的讨论”,主题是宣传合作医疗的优越性、交流农村合作医疗的经验。1973年还创刊《赤脚医生杂志》,“供农村赤脚医生、公社卫生院以及厂矿、部队的基层医药卫生人员阅读”,“内容包括:巩固发展合作医疗的经验;开展爱国卫生运动、预防为主、用中西医结合、新医疗法防治常见病、多发病的经验;开展计划生育工作的经验;制备及使用药物,特别是采、种、制、用中草药的经验;医药卫生技术革新的成果;有效、廉价、易行的土方、验方;国内外医药成果专题概述;中西医药学基础理论和基本知识讲座等。”(节自杂志发刊词)。】
图2:中国赤脚医生项目的起源和决定因素(Bien, 2008年; ref.6)。
这一时期促成赤脚医生运动成功的另一个原因是,迅速增长的人口带来了过剩的劳动力,直到1979年,人口流动限制使农村人口保持在总人口的80%以上,受过教育的城市居民迁移到农村。下放的医生和在城市接受教育的赤脚医生充分利用了他们相对自由的身份和工作的威望,以及他们的收入不太依赖国家控制的粮食价格(低)的情况。
最后,对性别平等的关注是赤脚医生运动成功的另一个重要影响。尽管官方指定的赤脚医生中只有三分之一是女性,但大多数助产士和健康助手都是女性,她们也担任赤脚医生的工作,并为疾病控制与预防中心做出了贡献。促进妇女参与农村劳动的意识形态为赤脚医生项目提供了一个重要的人力来源,也有助于促进妇幼保健项目。
与各种社会决定因素一道,与它相对较差的经济基础相比,特别是教育和妇女解放,中华人民共和国在疾病预防控制中心和社区资助的公共卫生方面的努力在其头30年取得了显著的成果。1984年世界银行的一份报告表明,中国在二十世纪七十年代中期就已经进入了流行病学的过渡期,与其他低收入国家44%的死亡率以及1949年以前几乎所有的死亡相比,中国的传染病死亡率下降到了25%。在1949年到1981年之间,其他报告平均寿命从35增加到68岁,粗死亡率下降66%左右,婴儿死亡率大约从每1000个新生儿中有250个死亡下降到每1000个新生儿中有40个死亡,疟疾患病率从人口的5.5下降到0.3%。
三、市场化和二十世纪八十年代社区资助的初级卫生保健的崩溃
1980年市场改革的引入,预示了中国大队体制、农村合作医疗计划和赤脚医生资助的瓦解。其中许多人放弃了这项工作,转而经营农业(由于放弃了集体农业而变得可能有利可图),或在放松移民控制的背景下移居至城市。
从1979年到1984年,农村合作医疗计划的覆盖率从农民中的80%-90%下降到40%-45%,而那些计划仍然提供着不稳定且有限的保障。到1986年,农村农村合作医疗计划覆盖率下降到9.5%。到1984年,新任命的“乡村医生”的人数减少到了120万左右,他们的监督和定期再培训也大大减少了,这使得他们的水平下降了,尽管他们处理着国内近50%的临床工作。
由于失去了来自农村合作医疗计划的收入,乡村医生从此一直依靠收费和药物销售创收,从而导致了对公共卫生工作的放弃以及药物处方过多和肠胃外制剂使用不当等现在才在解决的重大问题。支付医疗费用成为个人的责任。政府在2008年的卫生支出不到国家预算的1%,医疗保健负担能力的骤降导致了农村病床的占用率持续降低和婴儿死亡率及人口粗死亡率的下降速度变慢。
卫生资金、设施质量、人员配置和服务使用方面的城乡差距的急剧加大,表明中国医疗领域的不平等现象正在迅速扩大。金融分权被应用于商业和公共部门,这使得省级和县级政府主要依靠自己来维持生计,而中央政府的支持却很少。政府资金占卫生总费用的比例从八十年代初的近40%下降到1993年的20%以下,直到2007年一直低于这一数字。它在近几年急剧上升。另一组数据表明,从1978年到2002年,政府在卫生总支出中所占的比例从32%下降到16%。
在这种新的市场化环境中,由于预防保健服务的资金减少以及政府对预防保健采取放任自流的态度,整个公共卫生,尤其是疾病预防控制中心(CDC,Centers for Disease Control)遭受了沉重打击。从1980年到1995年,尽管政府整体卫生资源以每年6%的速度增长,但公共卫生服务的增长率仅为4.8%。公共卫生在卫生预算中所占的份额从七十年代的15-18%下降到1995年的10.6%。医院成为赢家,因为重点从预防转向治疗。虽然县级公共卫生经费的下降很严重,但在公社(现称为乡镇)水平上却更为严重,到1993年其经费仅资助工资的60%不到,并且其余什么都没有。
赤脚医生时期的乡村一级预防性保健活动的资金在八十年代完全消失了,直到现在随着中国当前的卫生体制改革才开始恢复。公共卫生资金在数值上增加但相对减少,原因是公共卫生人员和设施的数量增加。与治疗性服务一样,政府通过收取检查和纵向计划的费用来鼓励自给自足,从而成功地降低了成本,还维持了公共卫生服务和疾病预防控制中心的运作,并且有充分的证据表明,在这一方面减少了浪费,还提高了生产力和效率。
但是,对负担得起费用者服务过度,而忽略了存在更大的问题的弱势群体,就成了问题。在食品安全方面,从1979年至1988年,肝炎、伤寒和副伤寒的发病率上升表明了这一点。无法获利的公共预防保健活动(对消费者没有直接好处的公共产品)常常被忽略或忽视。尽管国家目标表明在第七和第八个五年计划中优先考虑纵向疾病控制计划(例如针对结核病和血吸虫病的计划),但对此甚至要收取费用。明知道实施这些计划要依靠的人员,是只能通过经济激励来保证他们参与工作的(或不顾服务在名义上是免费的,但实际上都会收取费用)。
对疫苗接种,控制血吸虫病、结核病、麻风病以及妇幼保健等特定活动的新收费降低了这些活动的应用和影响。但是,政府没有取消疫苗接种费用,而是采取了一项免疫保险计划以应对覆盖率下降的问题(似乎效果不错),常规疫苗接种费用直到2007年才被正式禁止。可选疫苗的销售(包括世界卫生组织推荐的几种新疫苗)仍然是中国疾病预防控制中心的重要收入来源。
社会服务资金的下放导致根据县和乡镇提供服务的能力以及地方当局对公共卫生的优先程度来区分服务。卫生当局对卫生系统的纵向沟通和控制也被削弱了。乡镇卫生服务的管理逐步从县政府下放到乡镇政府,乡镇卫生设施分为临床和预防两部分,分别有资金、收入和报告流程。
大多数传染病预防站(epidemic prevention station,EPS)向地方政府报告,而不是向卫生体系中的上级报告,这加剧了数据的政治化和政府忽视数据的可能性。地方政府通常更关注经济指标而不是社会指标,并且不愿报告疾病暴发等坏消息。当可以用公共资金来使该县变得富有时,他们还不愿意将其花费在疾病预防控制中心上。
在这种情况下,卫生部在制定与执行公共卫生规划上的作用有限,1989年的《传染病防治法》以及相关条例授权地方政府、防疫站、专业科研机构和医院对此负责,但这些单位执行不力。尽管国家的疾病报告系统与监测点计算机化的成果和相关审计结果(图3)乐观,并且1998年在上海试点建立了现代化的疾控中心,但是公共卫生服务的现代化进程直到2002年才开始,过去偏学术的中国预防医学科学院(译者注:中国疾控中心的前身,2002年1月23日,在中国预防医学科学院等机构的基础上,组建成立中国疾病预防控制中心)与省、县的防疫站网络被新的疾控中心网络取代,它模仿美国建立,并致力于公共卫生。在2004年以前,没有强制性的法定传染病报告制度。图3描述了1985年至2003年,即市场化与传染病控制崩溃时期的法定传染病报告制度。该制度的特点是执行不力与监督不力。年度报告显示,一些医疗机构和医院不愿上报数据。在2003年SARS事件的前几周,许多医疗机构要么没有报告病例,要么向几个不相关的政府部门报告。
图3:1985-2003中国法定传染病报告制度
四、1990年代纵向的传染病控制规划替代社区传染病控制方法
如前文所述,新中国前三十年在传染病控制方面取得了巨大进步。所以,即使不考虑经济改革,1980年后传染病控制领域的巨大变化恐怕也不足为奇。在这新环境下,腹泻、肝炎这类常见的、非致命疾病相关的公共卫生问题得不到足够的重视。事实上,公共卫生服务方面的变化是当时公共服务得不到重视的典型例子。另外,中国在《联合国千年发展目标》第七项的饮用水安全和公共卫生指标上的进展也相对缓慢。
在这新背景下,之前的传染病控制方法被长期的纵向规划取代。即使在传染病控制普遍市场化的时期,中国也记录了一些相关的成就,包括使用营养强化食盐消灭淋巴丝虫病、显著减少疟疾发病率、防控小儿麻痹症(从1996年至2011年,中国境内已消除了该病的传播)以及其他可通过疫苗预防的疾病。这些成就在很大程度上归功于对特定疾病的规划项目,例如扩大免疫规划(EPI)和各种其他长期规划。下文介绍其中两项重点疾病防控规划。
1、血吸虫病的各种防控措施
二十世纪五十年代以来,中国将血吸虫病防控放在优先地位,并采取了各种战略,包括公共卫生、药学、农业、水文、地理空间测绘和畜牧业专家之间的协调。这种各行业的成功协调表现出背后高度的政治支持,但正如上文所述,这种支持并不是一直有的。研究人员还强调了农业实践、人口流动和经济发展对该病防控的影响。在二十世纪五十年代,中国南方12个省份数亿人有感染风险,全国约2%的人口受到感染。早期控制工作侧重于传播控制,特别是通过大规模的群众动员来改变钉螺(译者注:血吸虫的主要中间宿主)孳生地。1980年代初采用吡喹酮后,在1992年至2000年防控重点转向了控制发病率,以及由各种活动和世界银行贷款资助的大规模治疗。在每种情况下,当防控优先级降低和资金减少时,即使观察到感染人数减少,也不意味着防控情况正在好转。当世界银行的资助结束后,某些地区的病例数量又会上升;病例集中的贫困地区,只要没有足够的资金支持,疾病防控力度也往往不足。这使得国家卫生部门将血吸虫病与结核病、乙肝、艾滋病列为同等优先级,这与其他国家忽视热带病的行为形成对比。血吸虫病在长江上下游7个省份的较小地区持续存在,尤其是人口总数约300万的村庄。这些地方需要国家资金支持来启动新的防控措施,包括定期大规模化疗、减少感染源(动物管理、农业机械化、供水和环卫措施)和公共教育。这些项目由政府资助的2004-2015年纵向防控规划提供支持。从受血吸虫病影响地区的人畜感染率变化来看,这显然是迄今为止最成功的规划。正在进行的筛查项目也证明了这项规划对土源性线虫(soil-transmitted helminths)、人蛔虫(Ascaris lumbricoides)和鞭虫(Trichuris trichiuria)传染率的影响。这可能是环境卫生改善和公共教育的成果。
2、结核病——尽管得到了有效的诊断和治疗,病例数仍然居高不下
结核病是中国努力控制的主要传染病。中国的结核病例数居世界第二(仅次于印度),占世界疾病负担的16%。据估计,中国约45%的人口感染了结核分枝杆菌,农村和西部地区的感染率和发病率要高得多,每年约有150万病例,16万人死亡。
另外,在过去的二十年中,结核病一直是中国几个大型外援项目的重点,特别是世界卫生组织倡导和推广的全程督导短期化学疗法即DOTS策略。这些措施在治疗已确诊的病人和适当转诊到专门的结核病机构方面是有效的,但在提高病例检出率方面相对无效,并且面临许多与免疫接种和血吸虫病项目相同的问题。
有报告指出,社会经济状况阻碍就医行为。由于转介临床医生造成收入损失,不及时将患者转介给可免费治疗的机构。医院和公共卫生管理部门之间不协调,地方财政并不优先安排结核病病例检测和管理(总之,缺乏社会全面支持),特别是在较贫困的县。
最受结核病影响的主要是穷人、流动人口、和最无力支付治疗费用的人,这一情况在中国和其他国家一样适用。绝对病例数随人口增长而增加,目前约有8%的病例面临耐药性增强的问题。
中国的结核病总体控制是另一个例子,处于贫困地区的疾病预防控制中心由于缺乏公共资金而处于困境,医疗市场化导致患者无法获得免费医疗,以及将疾病控制作为一个纵向而非综合性的临床和公共卫生计划来处理。
最近,在中国疾病预防控制中心自2003年以来全面改善的背景下,国家资金的大量投入和利用互联网对疾病进行监测,使中国能够实现并保持全球结核病控制目标,即新发痰涂片阳性病例至少70%的检出率和85%的治愈率。
与血吸虫病一样,国家结核病控制资金的增加是非常令人鼓舞的。然而,从总体上看,中国的公共卫生与疾病控制面临与结核控制一样的艰巨任务:国家和地方为专业技术人员和服务提供资金,并使包括流动人口在内的所有人都能获得和负担得起相关服务,即使大多数卫生服务机构继续注重利润。
3、控制性病——中国疾病预防控制中心的新项目
与纵向疾控方案的目标相比,性传播疾病(STDs)由于缺乏类似体系而重新成为了中国疾控的首要问题。众所周知,中国在20世纪五六十年代成功的控制住了性病要归功于当时的社会变革(在当时的社会改造中,性病不再是“伤风败俗”的标志,而是旧资产阶级和剥削社会的残余,尤其是对于妇女来说)、治疗(给梅毒和淋病去污名之后,大规模筛查和药物治疗变得相对容易了)和社会经济改革(禁止卖淫、解放妇女、和为贫困妇女创造就业机会)三者的结合。这种结合与当时的革命环境密不可分,尽管在中华人民共和国成立初期,性病感染率很高,但到1964年,性病已经成功被“消灭”。直到80年代,随着市场经济的到来、人口大规模迁徙、社会风俗变迁、和性观念的变化,性病才又卷土重来。20世纪90年代,性病发病率大幅增加,中国也出现了越来越多的艾滋病病例,再加上结核病和血吸虫病难以控制,导致性病的控制难上加难;贫困人口和某些地方的卫生部门对包括艾滋病在内的疾病的预防和治疗知识的匮乏;大众看病难看病贵的问题愈发凸显,医疗成为牟取暴利的行业;筛查项目缺乏资金,各部门(包括卫生行政部门、妇幼保健工作人员和其他临床医生之间)之间缺乏协作,使得问题愈发紧迫。据前中国妇幼保健中心主任在2008年说:“15年来,我国先天性梅毒患病率增长了2000倍,还不包括孕期患上梅毒引起的死胎、死产和人工流产。监测数据显示,每十万个活产婴儿中,先天性梅毒的发病率从1991年的0.01例上升到2006年的35例,每年上升72%。”(Wang Linhong, 前中国疾病预防控制中心妇幼保健中心主任,个人言论)梅毒现在是中国报道的第三大常见的传染病(仅次于病毒性肝炎和结核病)。(Yang Weizhong博士,中国疾病预防控制中心,个人访谈)
不过值得赞赏的是,政府再次大幅增加了对包括艾滋病在内的性传播疾病的教育、筛查和治疗的经费,但这些措施的长期效果还将取决于政策的执行程度、更公平的医疗条件和地方政府的支持。
五、中国疾控中心的警钟:SARS以来的改善和卫生系统改革
显然,在21世纪初停止国内外支持的控制结核病和血吸虫病的项目是极其严重的倒退。除了中国学术界和公共卫生界以外,人们对资助和开展与贫困和发展落后地区的特定疾病控制项目的兴趣很低。
因此,尽管(中国)在营养、社会经济地位和卫生基础设施方面有所改善,但在传染病方面收效甚微,发病率甚至还略有上升,不过这也有可能反映了监测和诊断水平的提高。
然而毋庸置疑的是,由于社会越来越不平等,群众越来越不满,加之政府对这一问题的正视,中国疾控中心和整个中国卫生部门的重大改革迫在眉睫。
2003年初爆发的非典使问题更加具化,也迫使中国政府和卫生部门对疾病预防控制中心的危险处境采取迅速果断的行动,对卫生部门的改革也缓慢开始。
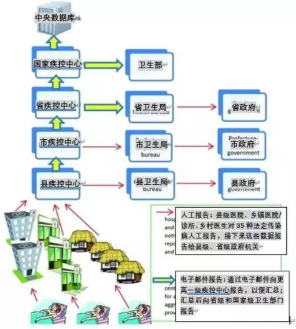
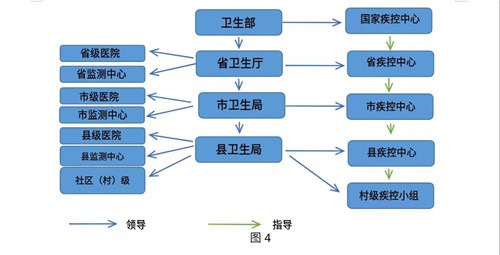
有关中国政府最初对非典爆发程度的否认以及控制疫情的后续影响的论述已经有很多了。如上所述,尽管事发前政府试图刺激股价,但不可否认,2003年中国处理这种性质疾病的设备仍不完善。在这次震荡发生后,中国政府大大提高了对中国疾病预防控制中心的资助(包括基础设施、人员和资金)。此外,非典之后还实施了另外两项与疾控中心有关的重要措施。其一是在2004年8月修订了传染病法,规定了疾控中心必须依法报告的37种情况,包括某些必须立即上报的诊断结果,并且更有选择余地,不必归属于疾控中心的等级系统,而主要向当地政府负责。因此,疾控中心在恢复人口健康方面成为被主流接受的卫生部门,分为治疗和疾病控制两个部门,负责传染病的预防、报告和管理(中国疾病预防控制中心Yang Weizhong博士,个人访谈)(图4)。
图4:中国新型传染病防控体系,于2004年出台(Yang Weizhong,个人访谈,2010年)。
其二是开发新的电子疾病上报系统,这是中央政府对建立一个以个案为基础的、全国性的、综合性的和基于网络系统要求的机制的响应(包括应报疾病、危险因素、紧急情况以及报告结核病、流感、鼠疫和HIV的专门系统)。与旧系统每周和每月汇总报告相比,新系统使用的是互联网而不是电子邮件上传疾病信息,它不仅从当地疾控中心,也从医院和卫生检查机构收集信息,可及时分析可报告疾病和确诊疾病、及实时趋势的数据(图5)。
图5:中国的传染病法定网上直报系统(Yang Weizhong,中国疾病预防控制中心)
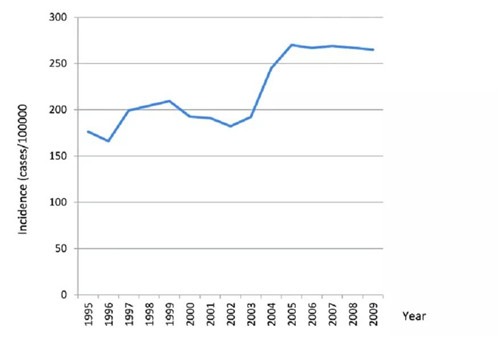
另外,给予医院上报病例的权利前所未有地将临床部门纳入了疾控中心的系统,提高了临床医生对治疗传染病和人口健康在公共卫生方面重要性的认识。2009年,这个上报系统的覆盖范围在疾控中心为100%,在县级以上医院为97.8%,乡镇和村级为83.8%,与2007年的66%相比有所提升。上报延迟与进入法定传染病报告程序的时间分别从5天和3.5天,降至不到一天(Yang Weizhong博士,中国疾病预防控制中心,个人访谈)。此外,对疾病的依法上报系统和特定的针对艾滋病毒/艾滋病和其他性传播疾病、结核病、扩大免疫规划目标疾病(例如急性弛缓性麻痹和麻疹)和其他疾病的具体监测系统加强监测。这两项举措成效显著,自2003年以来依法上报的疾病数量明显增加(图6)。
图6:自2004年引入实时系统以来,应通报疾病报告有所改善
(这是基于Wang39和2010年在中国上海举行的贫困所致传染病研究与控制国际研讨会上提交的数据)
除了这两项广泛推行的疾控举措外,许多针对疾病、由捐助者特别是政府资助的措施也表明中国对疾控中心的投入有所增加。其中包括大规模增加用于控制结核病、血吸虫病、疟疾和性传播疾病的资金;加强艾滋病毒/艾滋病母婴传播的治疗和预防;预防、筛查及治疗其他性传播疾病;用疫苗抑制可预防疾病(如2010年9月通过各省运动和全国运动控制麻疹;通过给儿童补种疫苗控制乙型肝炎;自2007年以来将常规免疫扩大到12种抗原;在医院接生和预防新生儿破伤风上投入大量资金(也使出生婴儿注射乙型肝炎疫苗的数量大幅增加),并引入国家儿童免疫登记和信息系统);在紧急时期监测传染病(包括使用手机报告受四川地震影响地区的发病率);和开展公共教育运动和研究,以减少登革热复发等新出现传染病的风险;对布氏杆菌病、人畜共患病研究的增加;以及对每年流感暴发和肠道病毒71型感染的影响的研究也增多了(要通过申请才能访问数据)。全球疫苗和免疫联盟、全球艾滋病、结核病和疟疾基金会近年来也支持了中国大规模的疾病预防控制活动。
自2009年以来,这些改革是在中国卫生领域其他重大改革的背景下进行的,其中一些举措可能直接惠及中国疾控中心。作为中国卫生体制改革的一部分,正在推出的政策包括:为基层医疗机构提供人均15元(现为25元)的公共卫生补贴,以促进其在村级开展的9项公共卫生活动;包括健康促进和疾病预防控制的实施;国家实施的基本药物计划旨在控制包括传染病治疗在内的乡镇医生开处方和牟取暴利的行为,并提供更多资金改善中国卫生系统的人员配置和基础设施建设。
【译者注:但是最新数据和调查显示,自从医改不断市场化后,疾控中心的公益性质也越来越不受重视,导致其财政收入不足、人才流失现象越发严重,甚至有的地区将机构撤销或合并(如辽宁医改撤销疾控中心,山西改革将疾控中心和医院合并),使得疾控中心职能无法发挥。
1.财政收入不足:
自2003年非典以来,疾控系统所获得的财政拨款在绝对数量上有所上升,但却并没有跟上整体经济发展水平。《光明日报》的一篇报道指出,“疾控中心政府投入占同级财政支出的比例呈现下降趋势,从 2002 年的 1.27‰下降到 2012 年的 1.05‰,下降了 17.3%,政府投入的增长滞后于社会经济的增长速度。”
除了财政投入并不充足以外,近年来疾控中心改革措施也进一步缩紧了疾控中心的财力。在中国现行体制内,疾控中心属于公益事业单位。但在此前,疾控中心的部分收入来自于为公众提供的付费,例如体检以及疫苗接种等。2017 年,国务院下令取消了一部分行政事业收费。疾控中心也受此影响,一些收费项目被取消。而民众自费的二类疫苗接种也被要求不得在疫苗价格基础上加价提供服务。这些都对疾控中心的收入造成了影响。
江苏省疾控中心在 2018 年 8 月的《中国卫生政策研究》中发表文章。调查了 102 家疾控中心之后,他们认为,“取消行政事业性收费政策实施后……仅 16% 的机构有政府补偿,部分机构出现人员收入下降、人员流出部门或单位、仪器更新和维护受到影响。”
2.人才流失严重:
疾控中心作为公益性单位减少了编制,更多工作人员要自力更生、自行创收,导致人才流失严重,工作没有成就感和稳定感。“河北某县级防疫站,50 多个人,只有 12 个人是有编制的,其他的人工资都是需要通过市场上去找,如果切断疫苗的利益,他们会寻找别的方式来挣钱。但是没有这些临时工,预防的工作只靠编制内人员,是干不了的。”同一报道中,也有一位地方疾控工作人员表示,“如果不靠业务创收,我们无法给没有编制的人发工资。”】
六、风险与挑战
毫无疑问,中国之后在应对像非典这样的疾病爆发方面会处于更有利的地位;事实上,尽管有人指责中国对流动人口感染疾病报导不足以及政府的高压隔离行为,但中国对目前高致病性的H5N1和2009年H1N1流感爆发的反应仍然表现良好,这也表明中国在人口健康受到威胁时,在国家、省和县各级疾控中心采取迅速、果断和一致行动的能力和意愿有所增强。
事实上,导致疾控中心某些方面进展缓慢的主要因素并不是疾控中心本身,也不是中国独有的。在中国和其他地区,尽管有着经济现实和建设能力的需要、以及鼓励承担责任的需要,但由于许多卫生项目的资金和实施都实行去中心化的管理,导致很难取得持续、可靠而强有力的成果。鉴于中国目前主要还要依赖广大的贫困农村地区来进行疾病控制,依靠药物和疫苗等多种手段消灭传染病可能会是一个漫长的过程。
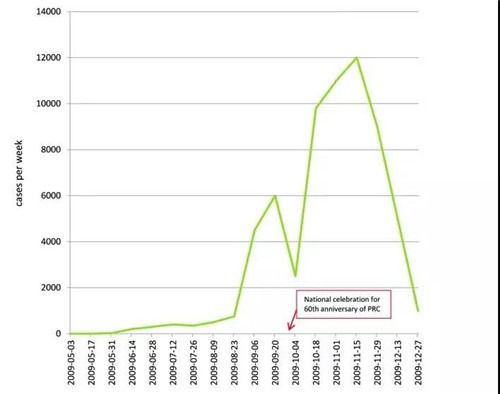
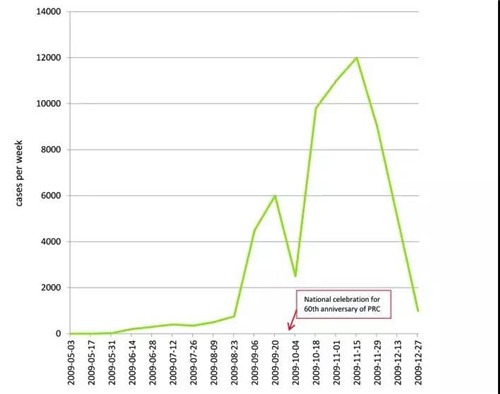
另一个问题,也不是中国独有的,但在一个幅员辽阔、对全球健康具有重要意义的国家,或许更难以容忍,就是在某些时候局势的不透明。尽管自非典以来,疾病监测和疾控中心的工作有了显著的改善,但在政治敏感时期,仍然存在着一种和之前非常相似而令人担忧的不愿报告疾病爆发的情况。最近的例子包括2008年奥运会对三聚氰胺丑闻的掩盖,以及2009年10月庆祝中华人民共和国成立60周年前H1N1流感病例的漏报(图7)。中国当权者在某些关键时刻将民族/国家主义和政治原因置于公共卫生之上的持续趋势表明,疾控中心职能的正确履行仍面临风险。
图7:2009年5月至12月,病情爆发两周之内中国的H1N1病例数
(基于2010年中国上海召开的贫困传染病研究与控制国际研讨会上提供的数据)
中国尚未采纳全球的建议,为所有儿童接种轮状病毒、肺炎球菌、乙型流感嗜血杆菌和人乳头状瘤病毒疫苗。尽管全国轮状病毒腹泻的发病率确实低于以前的预期,考虑到较贫困省份或农村地区的死亡率、发病率和某些经济原因,引进疫苗并不困难。其他两种呼吸道病原体疫苗也是一样的情况,但是相关数据稀缺,而且有两个原因导致中国长期以来一直不愿引进这些疫苗:第一,鉴于中国不使用任何新的组合疫苗,这将使本来就繁杂的疫苗接种计划更加复杂化;第二,更重要的是,大多数疫苗都没有开始本地化生产,中国在计划免疫中也不使用进口疫苗。这些和其他所谓的B类疫苗可以从中国各地的疾病预防控制中心购买,但没有覆盖率的数据。可以肯定的是,那些可以从中受益最多的人并没能用上这些疫苗。
最近,专家还研究了中国疾控中心的其他风险,发现有些风险仍然很严重,包括人口流动的风险、人类和动物在某些地区的持续接触、中国新流感和其他病原体的出现、行为改变对性病的影响以及贫困地区一直以来的低临床护理标准。
最后,还有一个越来越严峻的问题:并不只是结核病菌具有抗生素耐药性了。从上到下的卫生部门(一直到村级)的市场化导致了抗生素的过度使用,而制药部门又热衷于向全国的医院大力推广“新的,改进的”药物。由于中国很少购买临床微生物学的服务,导致其在中国很罕见,所以数据也很难获得,但可以肯定,多重耐药细菌在中国很普遍,并对临床环境中的疾病预防控制构成了威胁。
七、结 论
对中国疾病预防控制中心的研究,为了解中华人民共和国早期的苦难和成就提供了一个极好的机会,在这期间,自上而下的运动方式被自下而上的、由乡村医生领导、乡镇和县干部支持、合作医疗基金资助的运动取代。随着市场经济的深入,基层结构的崩溃和对上级指示的依赖,中国的疾控中心面临挑战。然而非典后疾控中心的上报结构和优先顺序有所变化,最近卫生部门的改革以及对疾控项目投入越来越多的资金,使人们有理由预期,世界上最大的国家疾病预防控制中心将取得进一步的新进展。
致 谢
感谢中国疾控中心副主任Yang Weizhong博士允许我使用他在2010年6月于中国上海举行的贫困地区传染病研究与控制的国际研讨会上曾放映的一张幻灯片,如图5所示。本文还纳入了其演示中的一些内容作为个人访谈。另外也感谢中国联合国儿童基金会GuoSufang博士和ZhuXu博士对本论文的支持,感谢斯坦福大学的格兰特·米勒博士和其他学者允许引用他们未发表的论文作为参考文献8,感谢中国疾控中心的YangLi博士和其他地方的其他人员也允许引用他们未发表的论文作为参考文献。